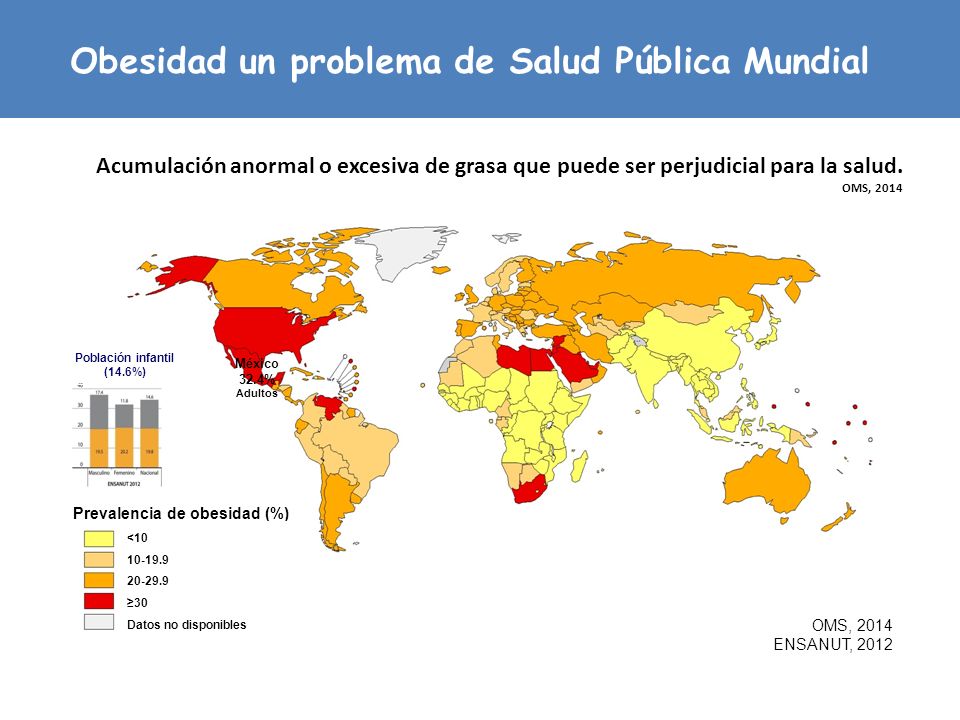
La sífilis es una enfermedad causada por la bacteria Treponema pallidium. Desde el punto de vista morfológico podemos identificar este tipo de bacterias por número de espiras y la forma de los extremos. Son bacterias largas, delgadas podrían ser gram negativas por su análisis estructural. Generan clínica sistémica que está relacionada con el tamaño.
El primer aspecto relevante es que la T. Pallidium se trata de una espiroqueta fina (0,15nm de ancho, 12nm longitudinal) cuyo tiempo de multiplicación es lento. Infecta solamente al ser humano y a los conejos.
Para poder entender la clínica que produce esta bacteria es necesario hacer referencia a su tamaño; mide 0,15 micras, es decir está por debajo de la capacidad de resolución del microscopio óptico, sólo podemos verla con microscopía electrónica. Sin embargo, la sífilis es una enfermedad gravísima desde mucho antes de la aparición del ME, desde el siglo XVI. Se trata de una infección crónica de lenta evolución en tres fases que se describen más adelante.
Es una bacteria extremadamente frágil, las cepas son muy sensibles a las condiciones ambientales como calor, desecación o desinfectantes, lo que hace que se vea favorecida por la transmisión sexual, es decir, que su transmisión sea casi exclusiva por contacto directo.

El tamaño va a facilitar la penetración de la bacteria. Hay dos posibilidades de transmisión: la vía sexual ( es la vía de transmisión que pensamos habitualmente, es una bacteria muy frágil, la única posibilidad de contagio es por contacto directo, una vez que se da este contacto y debido a que son bacterias extremadamente finas, las microlesiones son suficientes para que la bacteria penetre en la piel) y la vía congénita ( situación especial de esta bacteria). Por su tamaño extraordinariamente pequeño, desde el punto de vista clínico pueden inducir infecciones congénitas, por transmisión vertical, es el primer caso de transmisión vertical que identificamos. Esto ocurre porque el sistema capilar de la placenta actúa como un filtro que bloquea la entrada de bacterias de tal manera que aunque la madre esté infectada por bacterias, éstas nunca llegarán al feto excepto en casos como este, en el que su pequeño tamaño se lo permite.
El mecanismo patogénico de esta bacteria se basa en las proteínas de la membrana externa. Una de las características más importantes de la infección por esta bacteria es que da una clínica progresiva. En este caso la primo-infección funciona prácticamente siempre pero la evolución va a variar en estadios distintos que tienen características diferentes. Un problema adicional del género Treponema es que antes no éramos capaces de cultivarlo, y aunque ahora sí, no se suele hacer porque es arriesgado y además en la práctica clínica existen muchos más métodos rápidos y cómodos para su diagnóstico. Aquí nos centraremos en la sífilis primaria.
SÍFILIS PRIMARIA: Penetra a través de la piel y de las mucosas ilesas o con abrasión (únicamente transmisión por contacto sexual), normalmente a través de las microlesiones que se producen durante el acto sexual, luego se multiplica y destruye los tejidos formando una úlcera, el chancro primario. El chancro es la lesión inicial generalmente indolora pero muy evidente, lo habitual es que el primer motivo de consulta por el cual hay sospecha de sífilis.
Es excepcional que las mujeres detecten estos chancros porque suelen ser internos e indoloros por eso no se suelen diagnosticar en estadíos de sífilis primaria. Se encuentra en la pared vaginal y no son objetivables desde fuera.
El chancro, que es esta sífilis primaria, si no se trata entraríamos en el segundo estadío o sífilis secundaria.